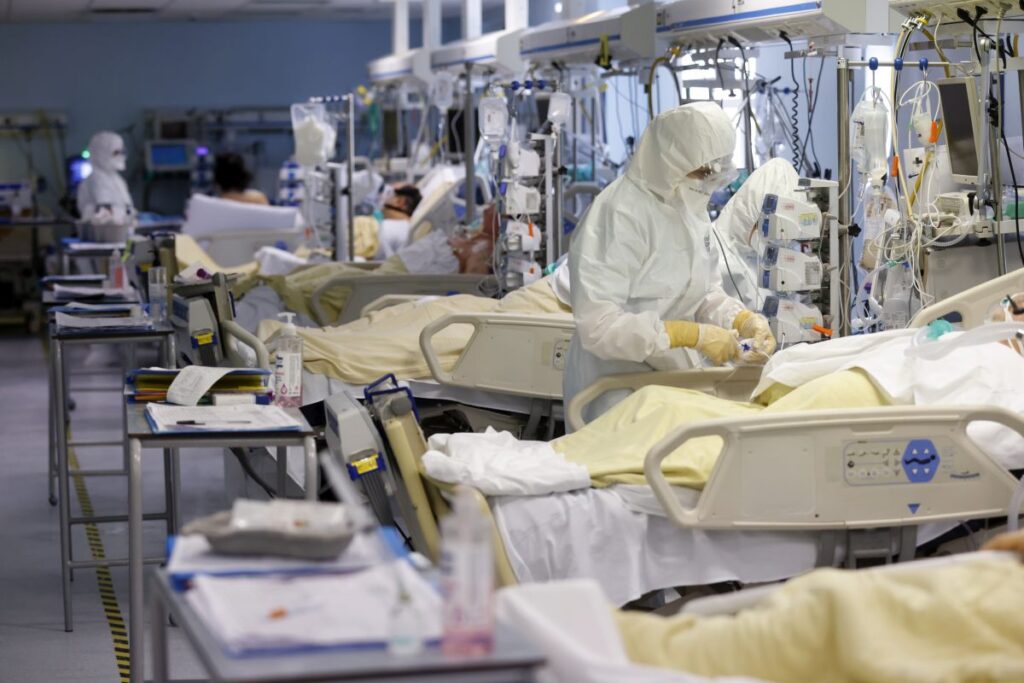
In questo periodo di piena pandemia da Sars-CoV-2 i servizi sanitari di tutto il mondo stanno affrontando fondamentali e dirompenti cambiamenti.
L’invecchiamento della popolazione, con il corollario di malattie croniche e disabilità, la disponibilità di nuovi trattamenti e tecnologie, la richiesta di qualità da parte degli utenti, aumentano sempre più i costi dei sistemi sanitari.
Per contenere la spesa sanitaria, i governi hanno messo in atto una serie di misure sia a livello nazionale sia delle istituzioni territoriali.
Il processo di Riforma del Servizio Sanitario Nazionale Italiano ha previsto che i livelli essenziali di assistenza siano vincolati agli obiettivi della programmazione sanitaria nazionale e regionale e all’entità del finanziamento assicurato.
L’introduzione di elementi vincolanti nell’organizzazione sanitaria italiana ha comportato di conseguenza l’assunzione di responsabilità gestionali da parte di professionisti che raggiungano posizioni di responsabilità per le competenze cliniche e/o tecniche.
I professionisti sanitari sono tradizionalmente formati per la cura dei pazienti ma non per la gestione delle risorse; sono così chiamati a fronteggiare le sfide gestionali per le quali la preparazione è stata sommaria o pressoché inesistente.
Ne consegue che il modo di gestire le persone e le attività sia spesso legato a schemi rigidi e poco efficienti, basati sulla cultura personale o sull’istinto piuttosto che su una razionale e strategica scelta di strumenti e stili; su una pianificazione gestionale tradizionale, dall’alto verso il basso, piuttosto che partecipativa.
In un’organizzazione sanitaria le persone rappresentano la maggior parte delle risorse.
Le loro abilità e potenzialità devono essere organizzate. Soprattutto le persone devono essere guidate e motivate. La maggior parte dei professionisti nelle organizzazioni sanitarie, medici, infermieri, tecnici sanitari di laboratorio biomedico, tecnici sanitari di radiologia medica, ingegneri clinici, psicologi, biologi, ecc., hanno una laurea, una solida preparazione accademica ed una chiara consapevolezza della loro professionalità.
Il controllo delle attività e delle persone, funzione fondamentale nella descrizione classica di manager, non produce risultati nelle organizzazioni sanitarie moderne.
Il controllo deve essere sostituito dalla leadership, dalla capacità di offrire una visione, di motivare, delegare, rendere capaci i collaboratori di provvedere al servizio nella maniera più efficace ed efficiente possibile per il paziente e l’organizzazione.
Il successo di una organizzazione sanitaria il cui scopo è quello di mantenere e promuovere la salute degli individui e delle popolazioni dipende sempre più dalla capacità d’integrazione delle diverse figure professionali in un gruppo di lavoro (team).
La e-Leadeship in Sanità
La definizione delle competenze di e-leadership non è univoca: accanto alle competenze digitali, sono necessarie competenze trasversali (tipiche del leader) e competenze specifiche di settore.
Le competenze di e-leadership si riferiscono alla capacità di utilizzare al meglio le opportunità che offrono le tecnologie digitali all’interno di qualsiasi tipo di organizzazione e si collocano a metà tra le competenze di base e le competenze specialistiche.
Si tratta di una categoria ampia di competenze, difficile da definire, ma che rappresenta proprio la vera sfida dell’innovazione: competenze informatiche che dovrebbero avere tutti i lavoratori (non solo i professionisti ICT) necessarie ad “immaginare, proporre, promuovere, animare” la trasformazione digitale in tutte le organizzazioni, grandi e piccole, pubbliche e private,.
Competenze che consentano di introdurre innovazione digitale nella specifica organizzazione (e nello specifico settore di mercato) in cui opera.
In quest’area di competenze sono incluse quelle fondamentali relative alla conoscenza di cosa rappresenti un progetto di trasformazione digitale, di quali attori coinvolga e quanto costi, di quali siano i benefici attesi e le criticità in merito all’esercizio, l’uso delle reti, dei social network, dei temi della sicurezza e dei cicli di vita, delle basi dati, della privacy e della cybersecurity, ecc..
Queste competenze sono trasversali e valgono in tutti i contesti, come ad esempio quello della Sanità.
Nella sua più completa espressione l’e-leader è una figura di vertice, un manager in una grande organizzazione, un dirigente in una pubblica amministrazione, l’imprenditore o una figura a lui vicina in una piccola o media impresa e nel settore della Sanità, un manager in una struttura organizzativa sanitaria, un dirigente in un ospedale, un caposala in un reparto ospedaliero, ecc..
La “costruzione” di quella professionalità è un percorso lungo, complesso e dal successo non garantito ed è il risultato di una integrazione continua di competenze:
- apprese nella scuola e nell’università (formali),
- acquisite sia nel percorso lavorativo grazie all’esperienza accumulata sul lavoro stesso (non formali) che grazie ad attività di formazione strutturata on-the-job (informali).
A tutto ciò si unisce un’attitudine vocazionale specifica, difficilmente formabile.
In definitiva l’e-leader è il risultato di un complesso percorso formativo e di una forte attitudine personale: ha una marcia in più.
Questa figura così preziosa e così difficile richiede un bagaglio culturale completo e complesso, che va dalle conoscenze fondamentali del mondo digitale alla cultura della leadership.
Infatti potrà essere opportuno pensare a nuovi percorsi di alta formazione che coniughino competenze specialistiche di contesto: ad es. competenze sanitarie con alte competenze caratterizzanti la e-leadership, dalla cultura digitale alle soft-skill e alle alte competenze manageriali.
Pertanto, sarebbe auspicabile, alla luce di ciò che stiamo vivendo, e ad una crescita incontrollata di grandi dati, che si possa finalmente ipotizzare nel nostro Paese la creazione di un Piano Nazionale di Formazione in Digital Health ed e-leadership nei Sistemi Complessi, come quello della Sanità, che preveda l’assessment, la formazione e la certificazione delle competenze digitali di tutto il personale (manageriale, clinico, sanitario, tecnico ed amministrativo) che opera in questo comparto.
E non dimentichiamo che la Buona Informazione è la Migliore Medicina (Good Information is the Best Medicine, Donald A. B. Lindberg, National Library of Medicine).
Giancarlo De Leo, Socio AIDR e Digital Health and Medical Publishing Consultant
(Lo_Speciale)